La diffusione dell’antibiotico-resistenza negli ospedali può essere limitata da metodi igienico-sanitari, capaci di rimodulare il microbiota ospedaliero, portando a minori consumi e costi di antimicrobici. Questo è quanto dimostrato da un recente studio pubblicato su Infection and Drug Resistance, cui hanno collaborato l’Università Bocconi (per la parte relativa ai costi), l’Università di Ferrara e l’Università di Udine.
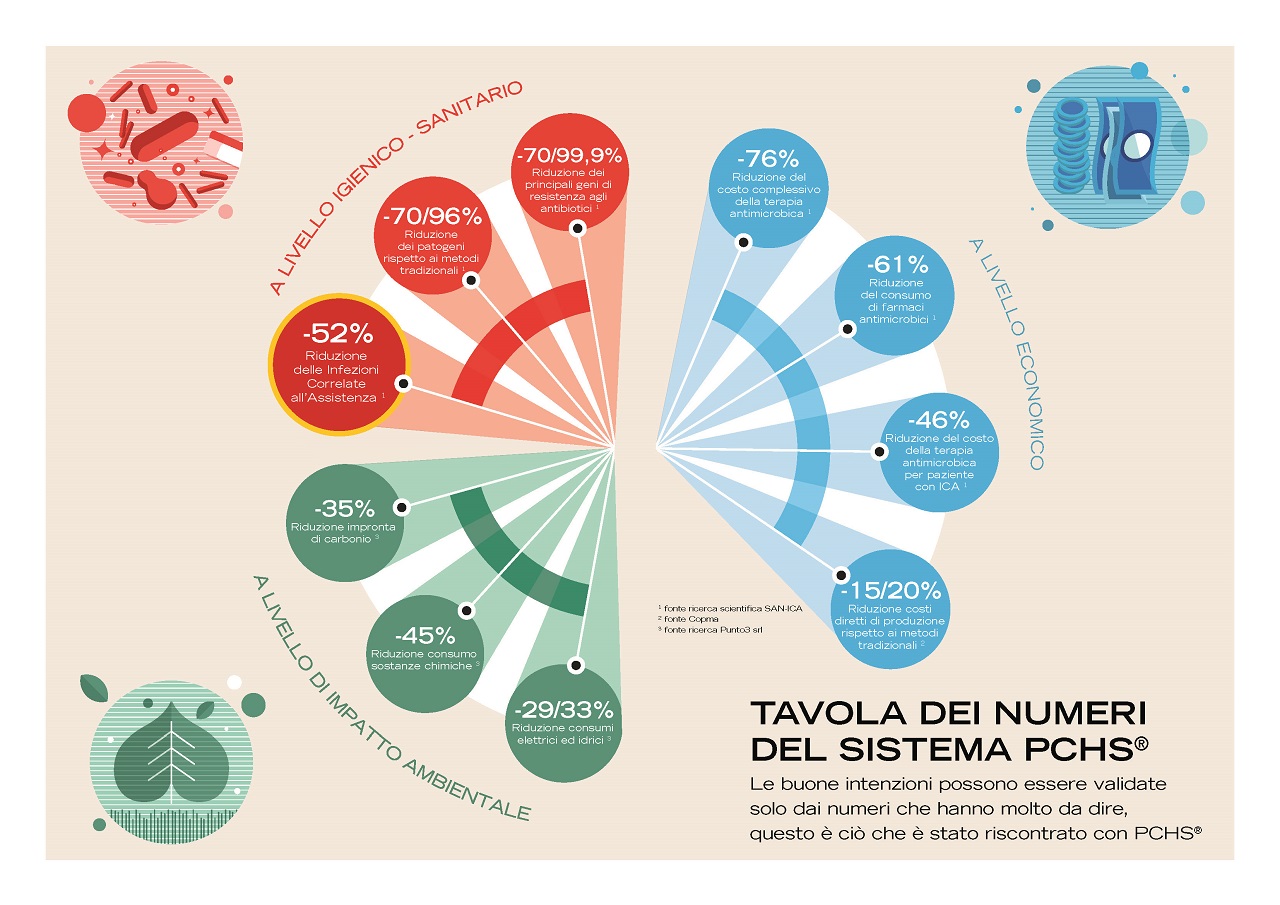
In particolare, lo studio condotto in cinque ospedali italiani che utilizzano il Sistema PCHS – il metodo di sanificazione a base microbica messo a punto da COPMA – coordinato dal centro di ricerca CIAS dell’Università di Ferrara (www.cias-ferrara.it), ha evidenziato una riduzione del 52% delle infezioni correlate all’assistenza (una tipologia di infezione che tende a mostrare una maggiore resistenza agli antibiotici rispetto alle infezioni contratte altrove), una riduzione del 60,3% del consumo di farmaci associati e una riduzione del 75,4% dei relativi costi.
I reparti di Medicina interna degli ospedali che hanno fatto parte dello studio sono stati osservati per sei mesi mentre utilizzavano il metodo di sanificazione tradizionale, basato su sostanze chimiche tradizionali e, poi, per altri sei mesi mentre utilizzavano il Sistema PCHS, la metodologia di sanificazione che utilizza detergenti a base microbica, ecologicamente sostenibili, contenenti spore di tre specie di Bacillus. Lo studio ha coinvolto 12.000 pazienti e ha comportato l’analisi di oltre 30.000 campioni ambientali provenienti da superfici ospedaliere.
PCHS: diminuzione delle infezioni del 52%
Il sistema di sanificazione PCHS è stato associato ad una diminuzione media dell’83% dei patogeni rilevati sulle superfici ospedaliere e ad una significativa riduzione (70-99,9%) dei geni resistenti agli antibiotici. Nel caso dello Staphylococcus aureus (lo Staphylococcus spp. rappresentava fino al 90% del microbiota rilevato sulle superfici e lo Staphylococcus aureus, in particolare, svolge un ruolo importante nelle infezioni ospedaliere), gli isolati della fase post-intervento erano il 63,9-93,5% meno resistenti agli antibiotici, a seconda del tipo di antibiotico, e quelli resistenti a tre o più antibiotici sono diminuiti del 72,4%.
Il numero di infezioni associate all’assistenza sanitaria è diminuito del 52% – come evidenziato anche con la ricerca SAN ICA pubblicata sulla rivista PLoS ONE 13(7): e0199616 – e il costo per episodio di infezione ospedaliera è diminuito del 45,6%, con le suddette riduzioni del 60,3% nel consumo di farmaci associati e del 75,4% nei costi correlati.
